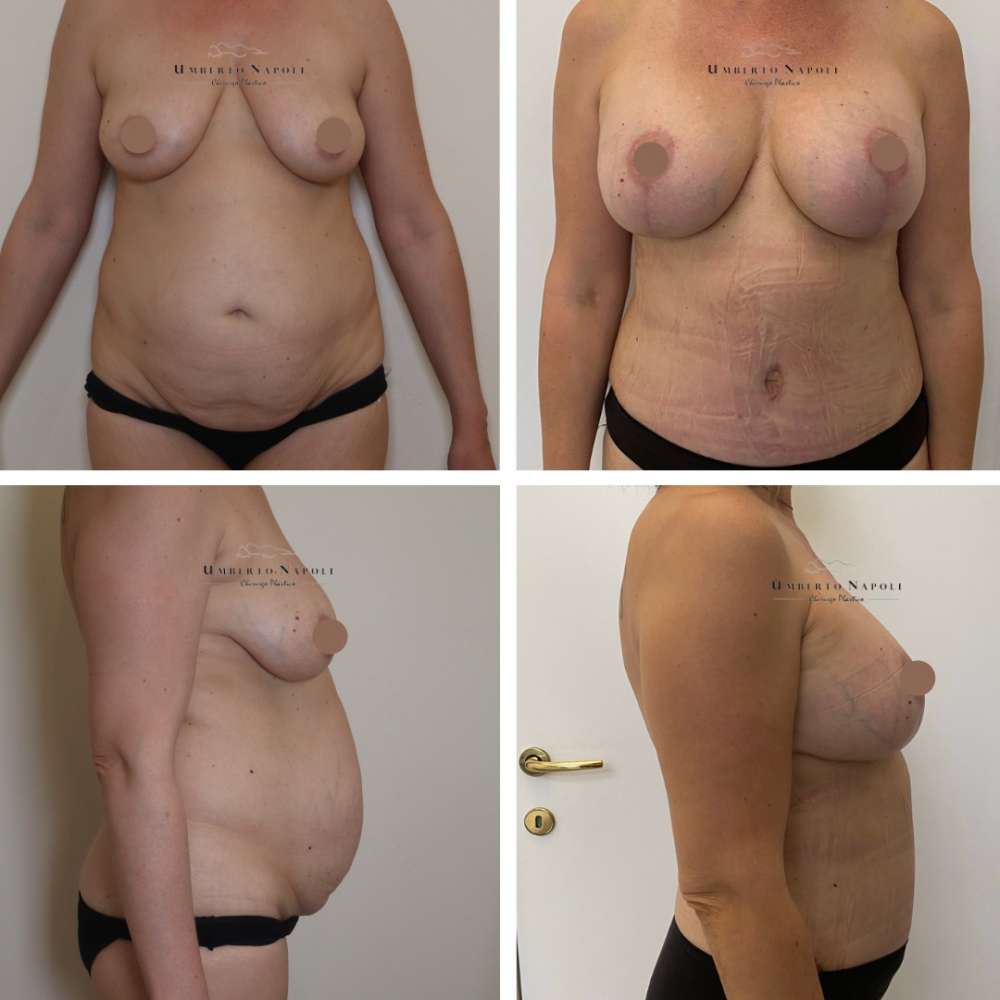
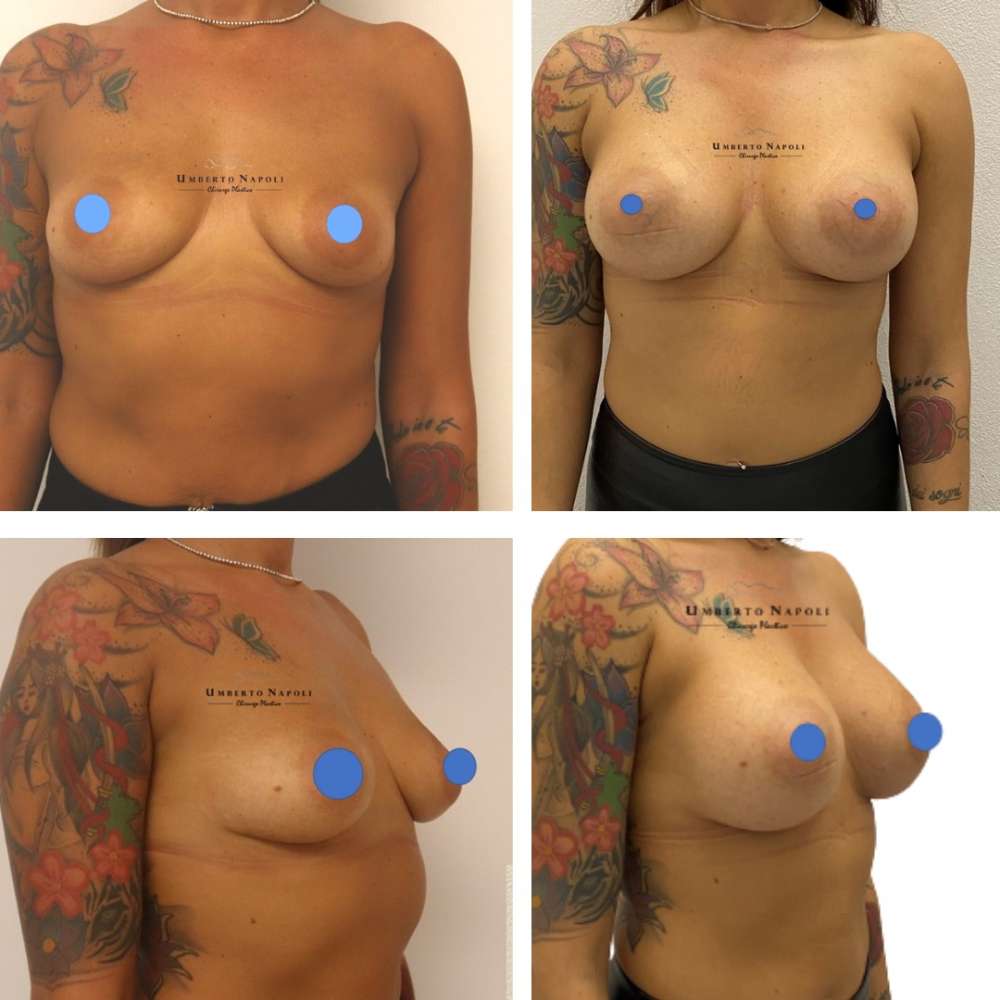
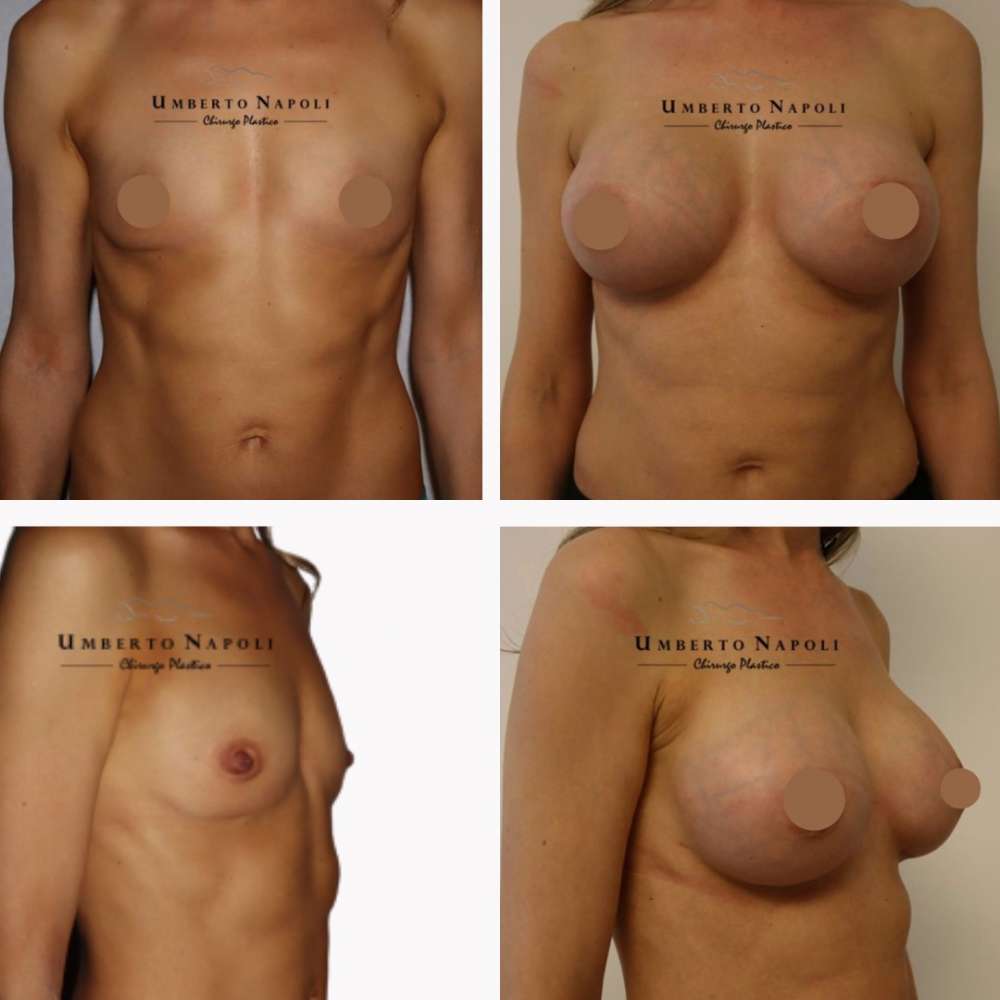
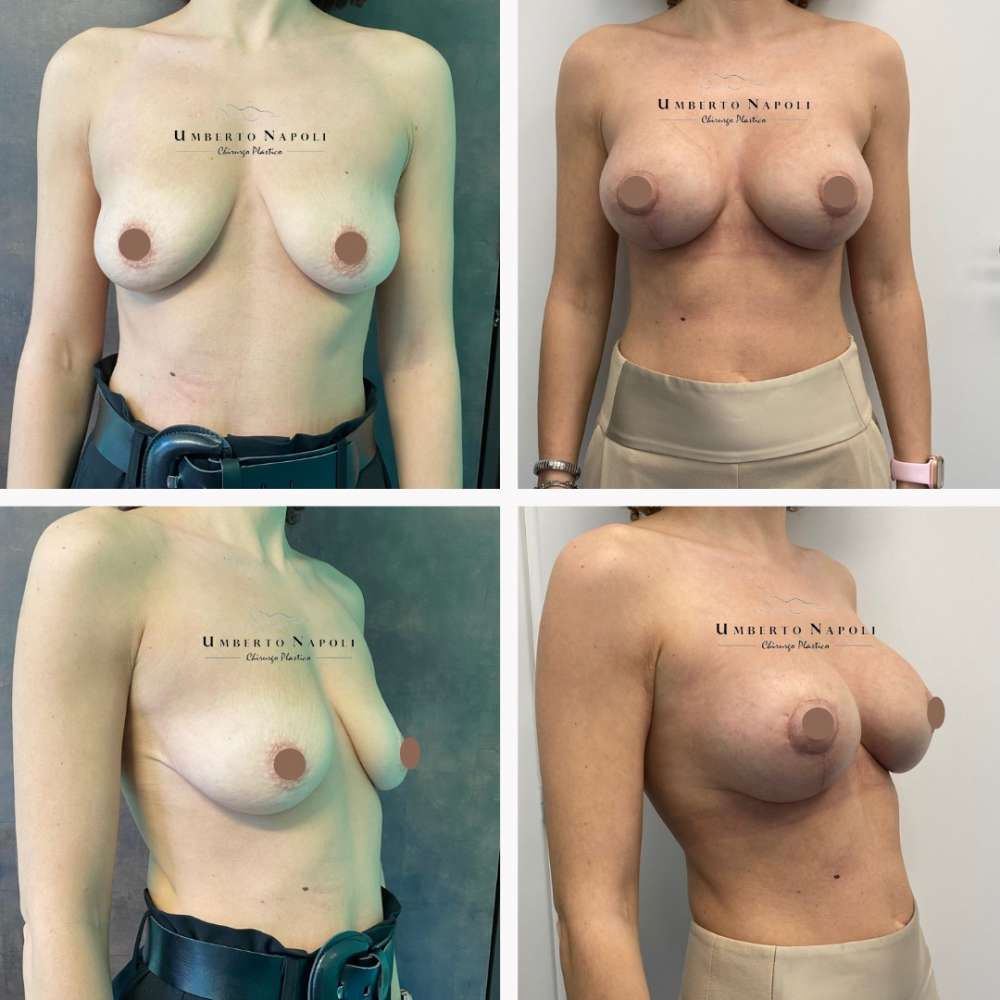
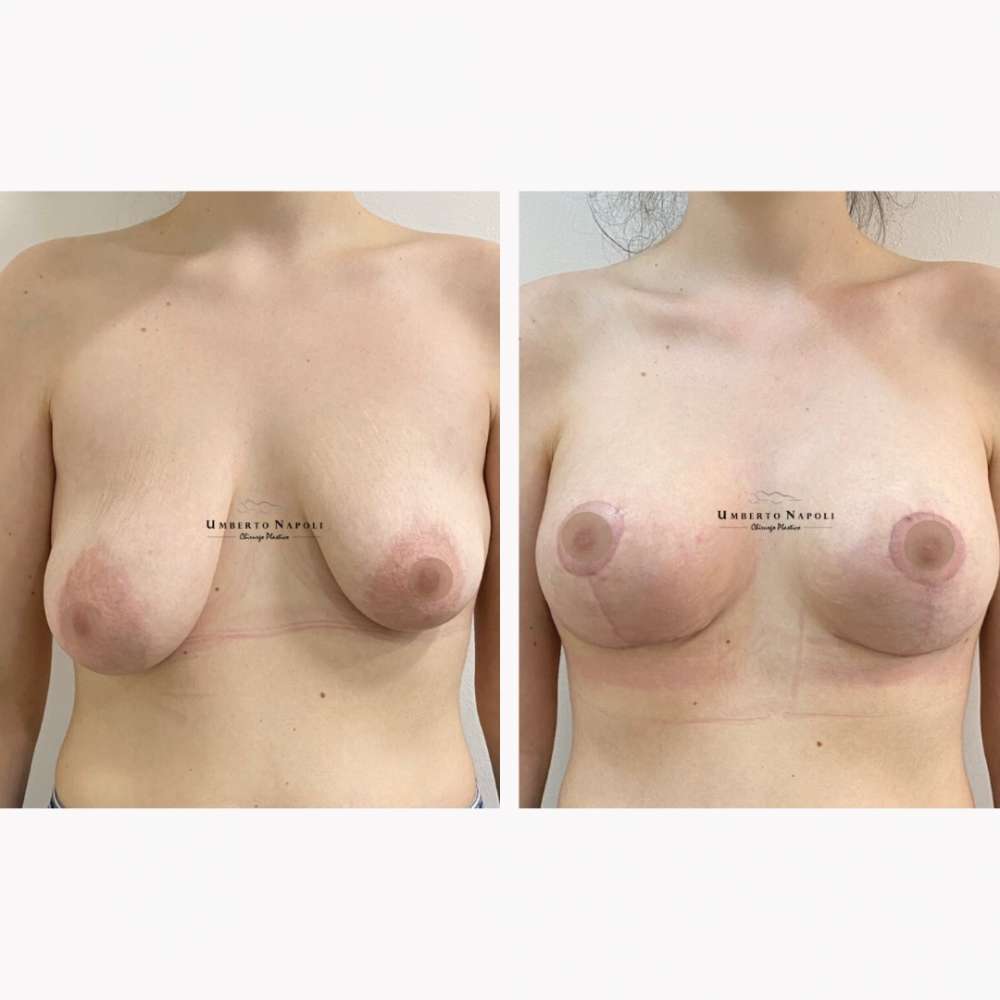
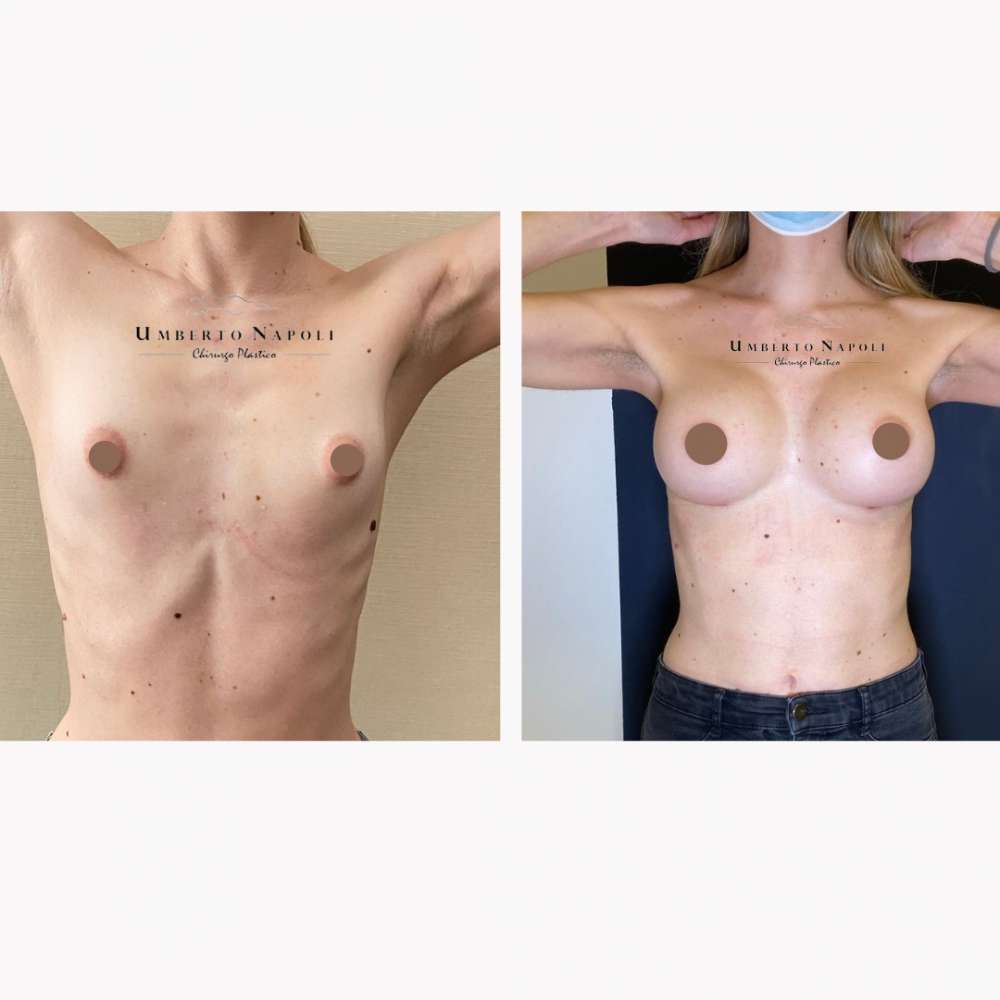
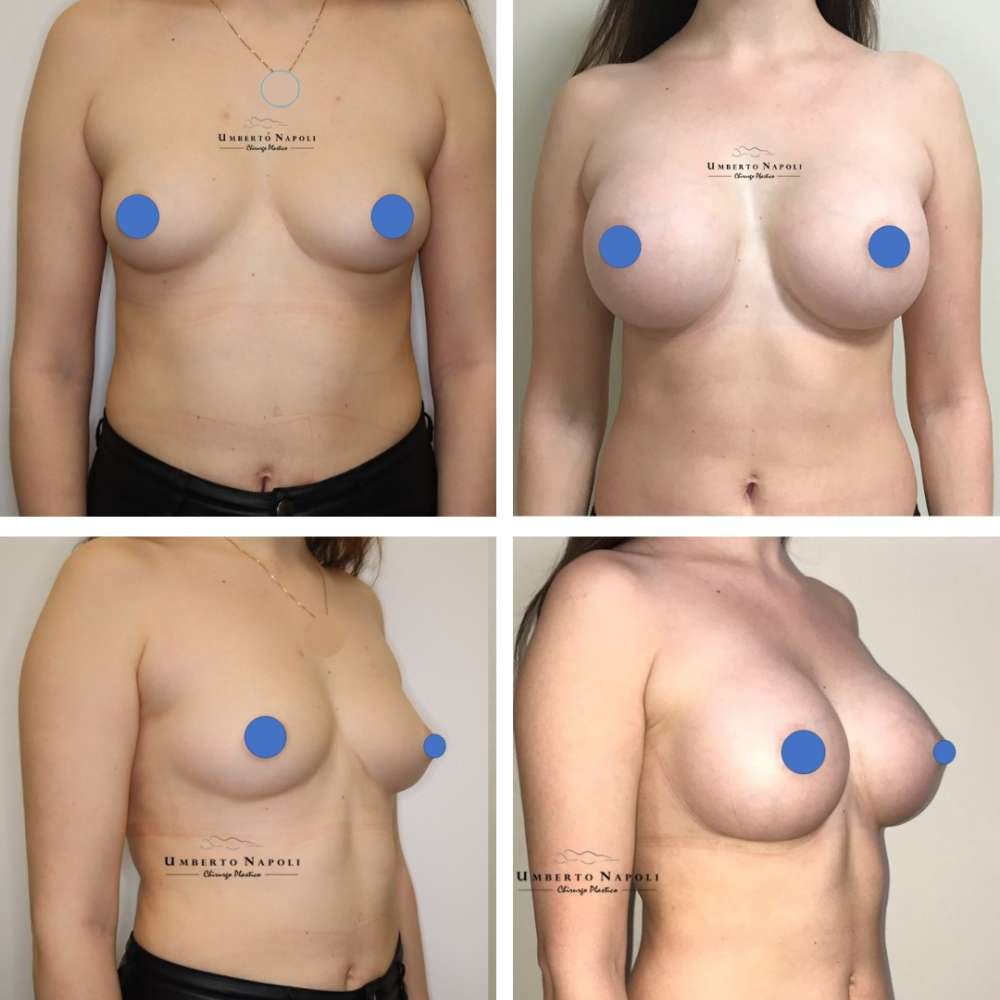
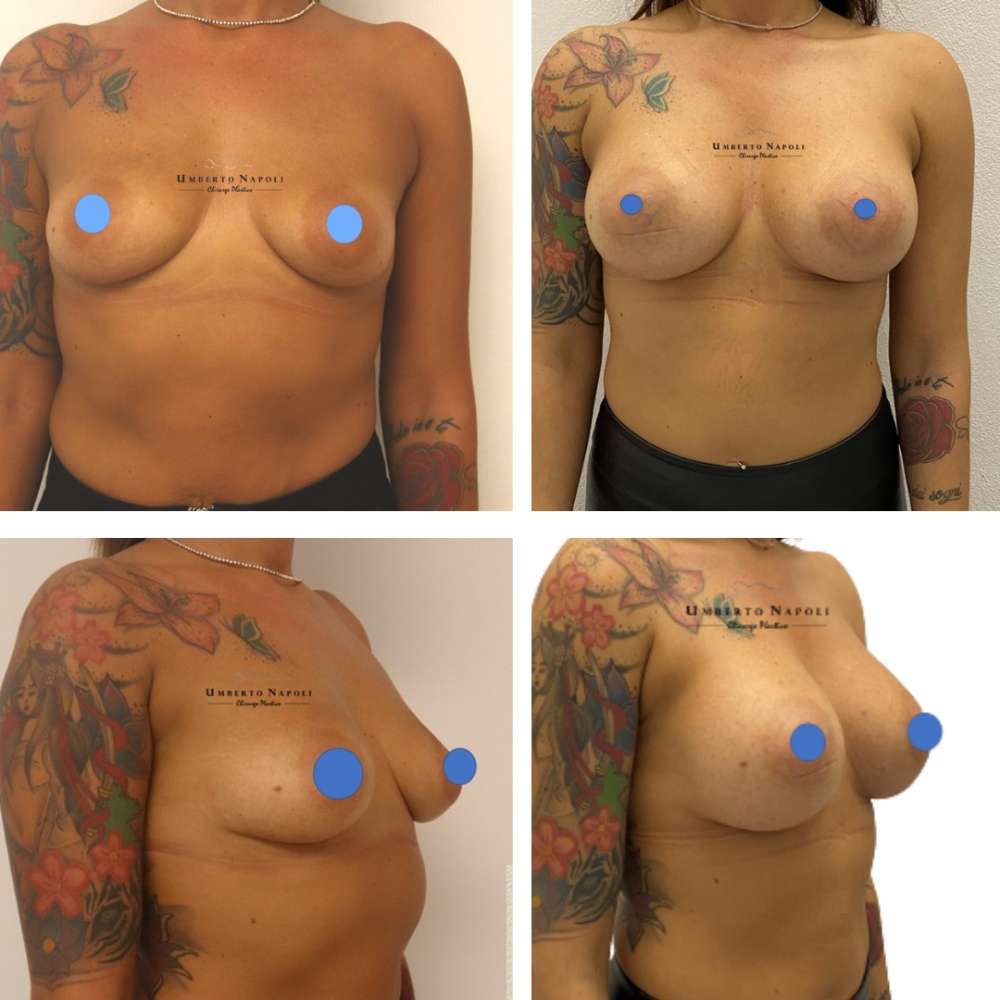
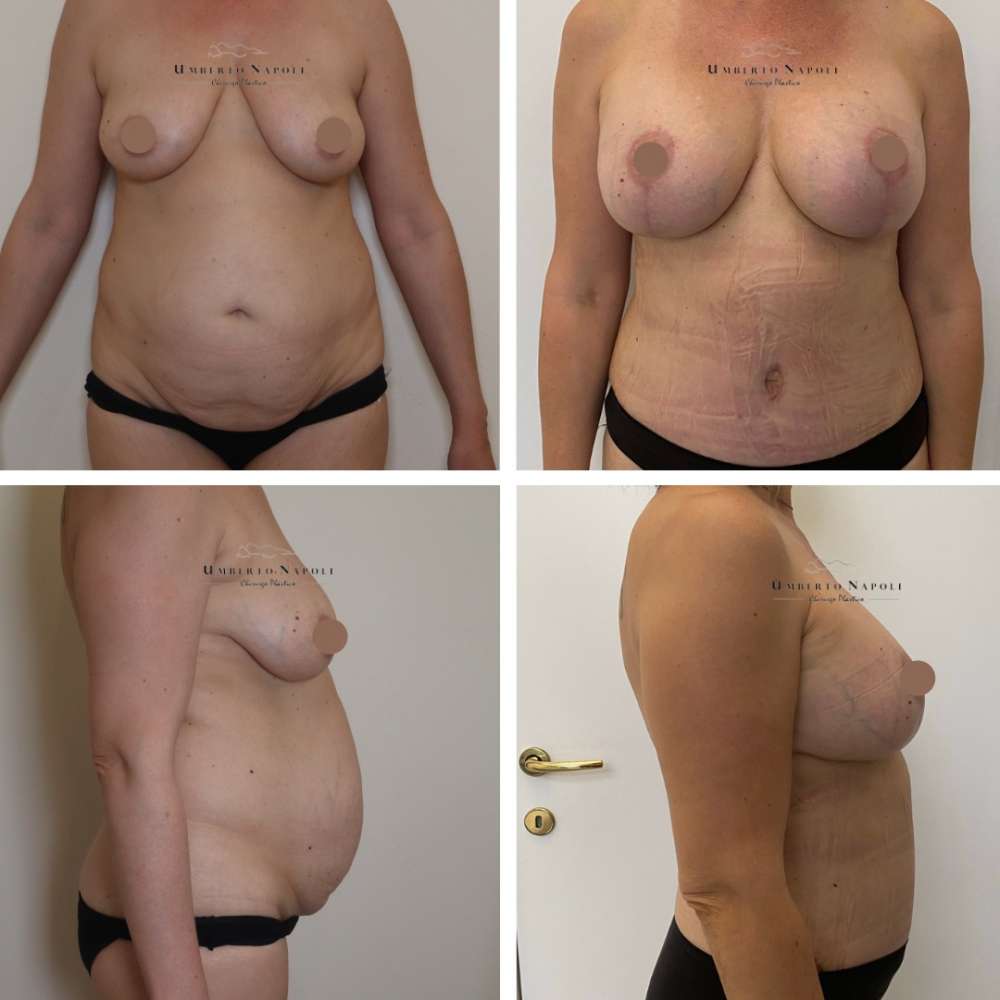
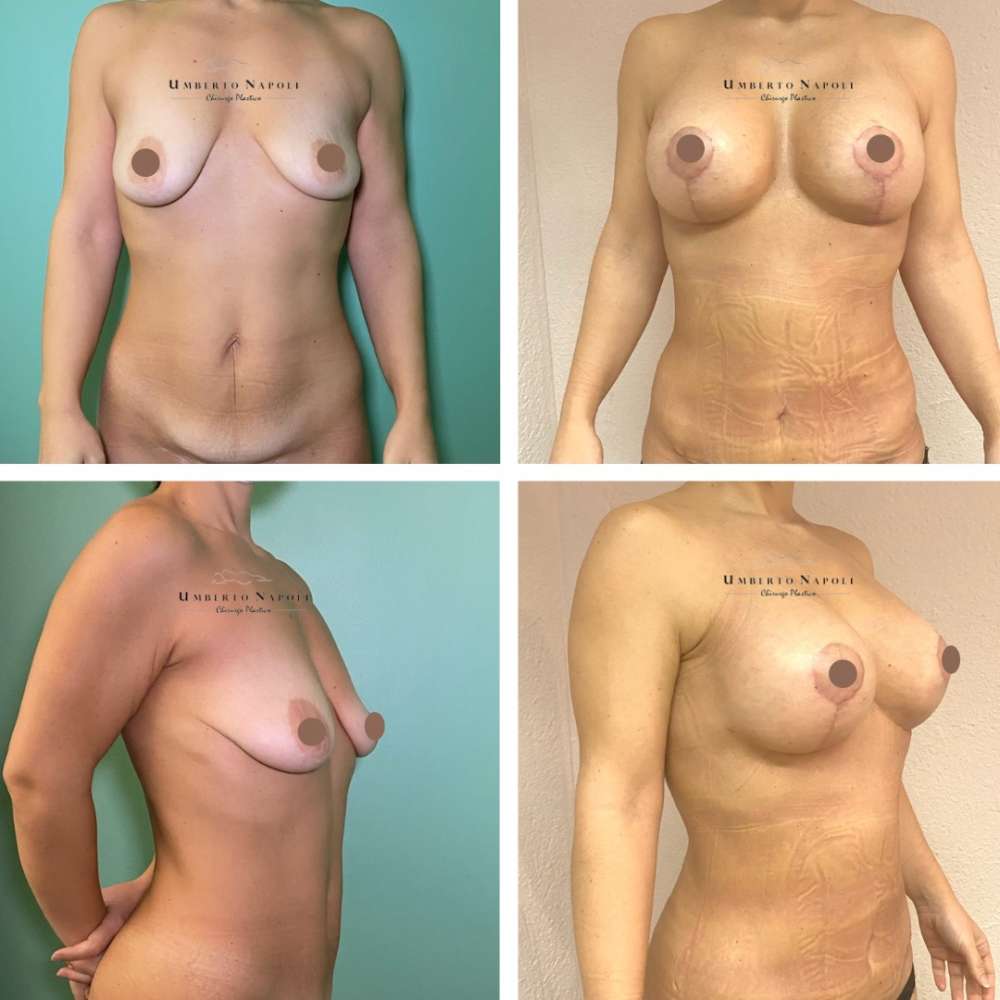
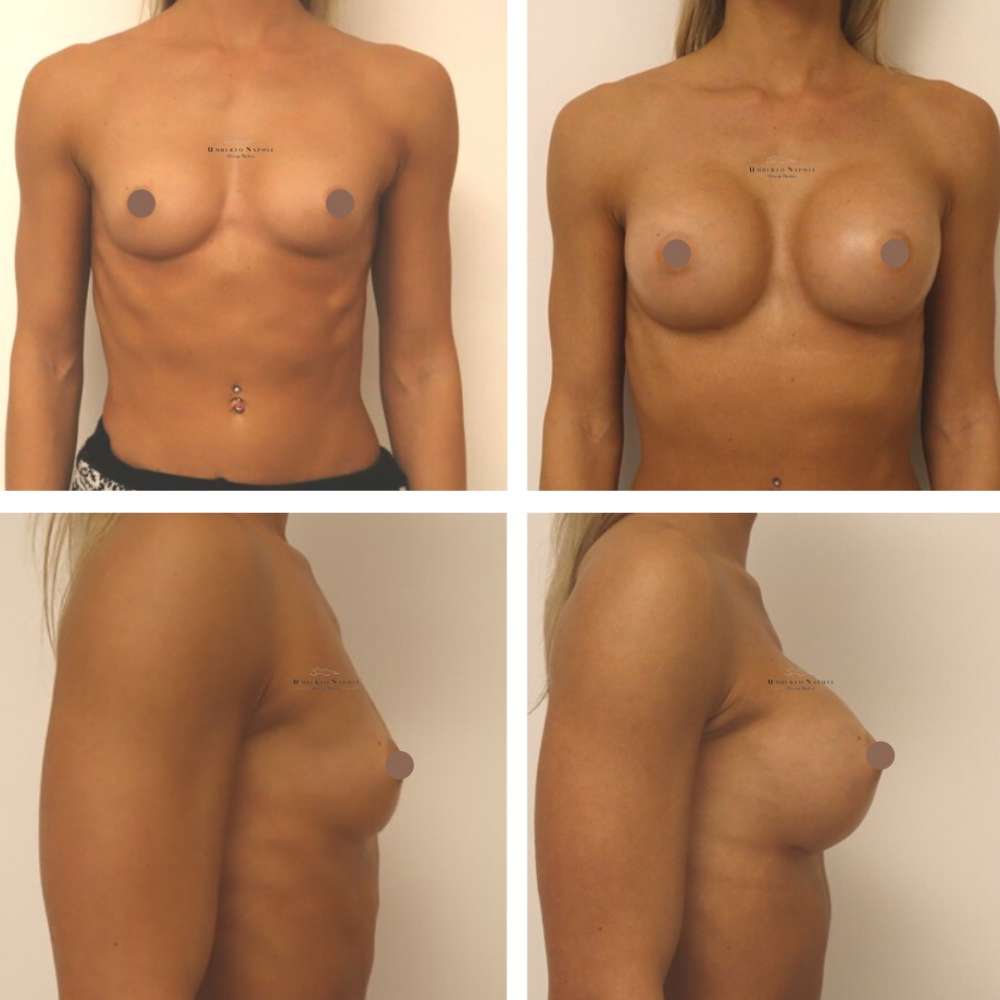
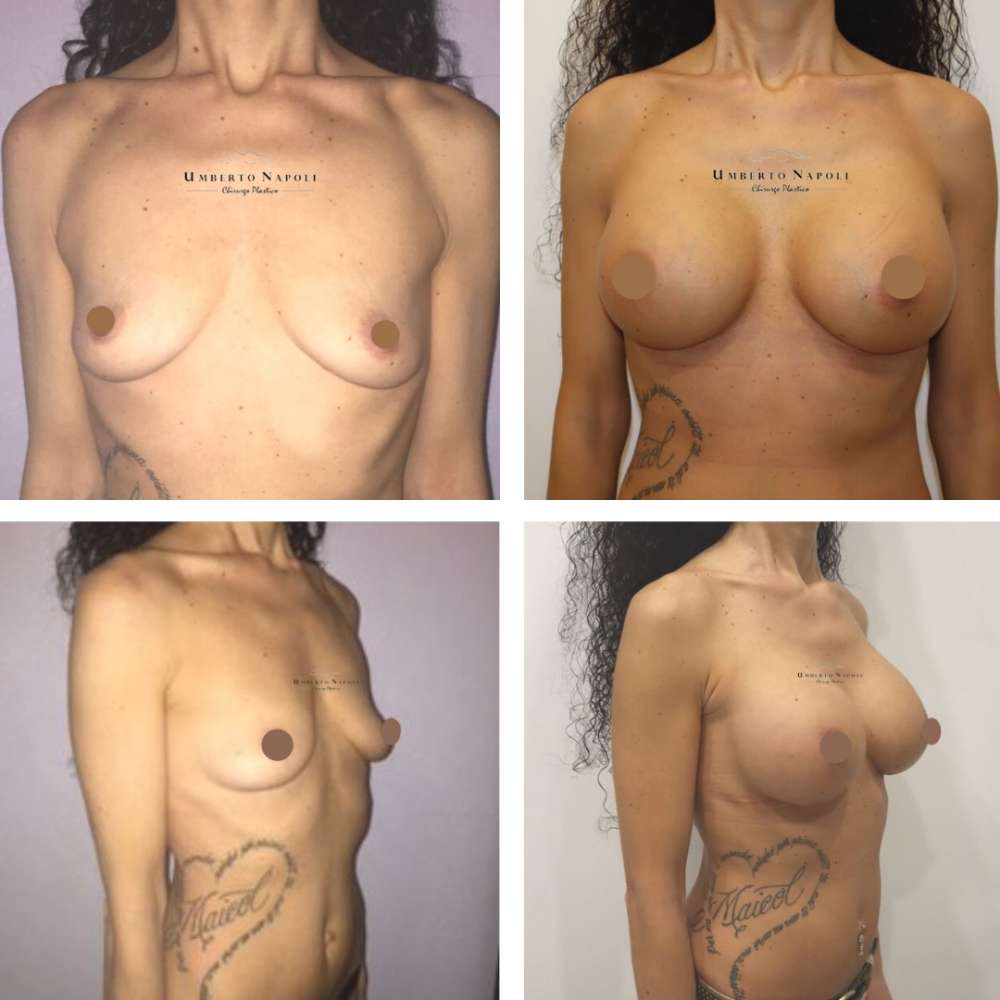
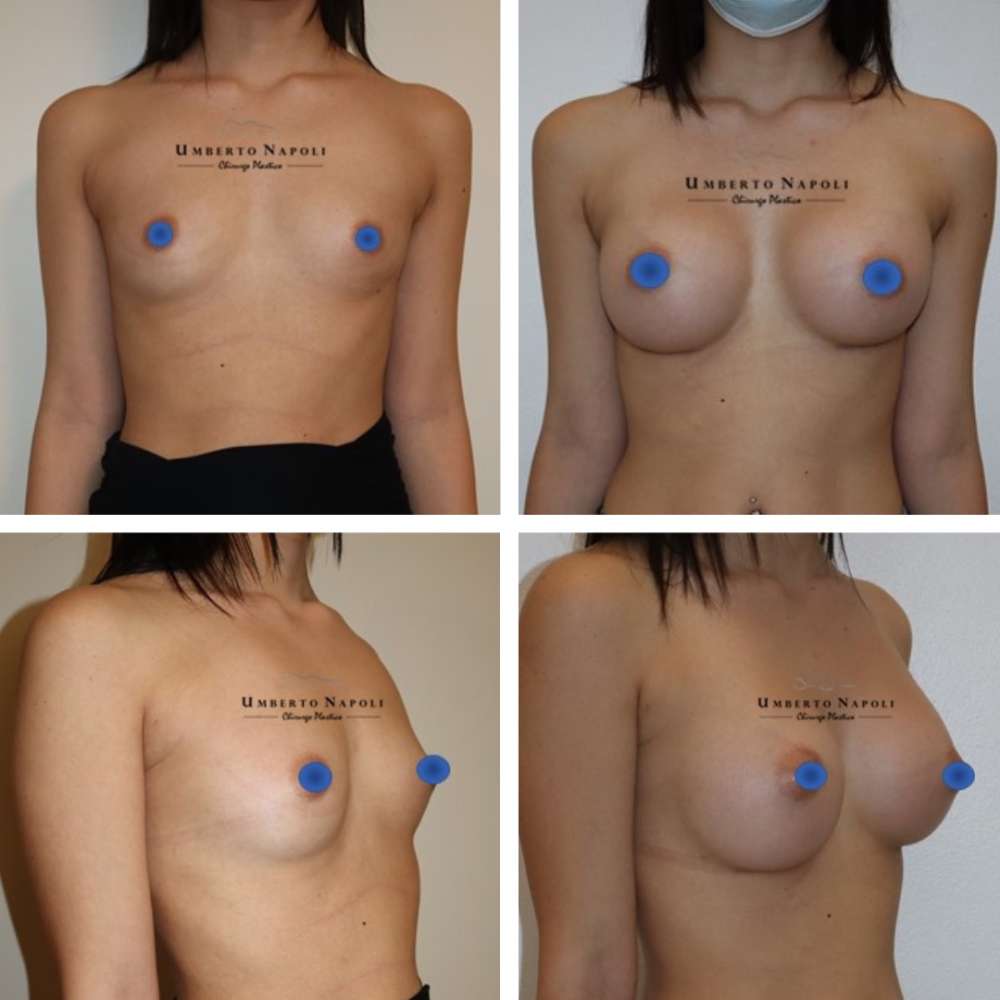
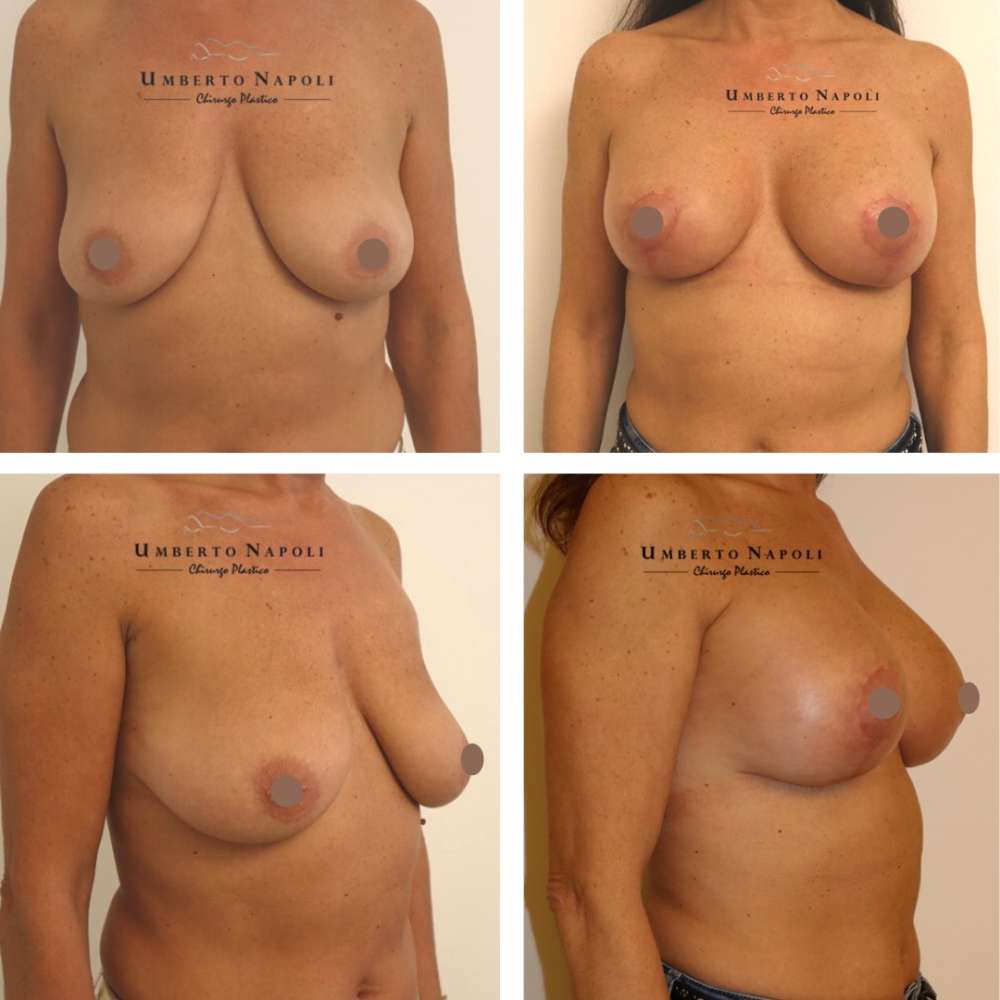
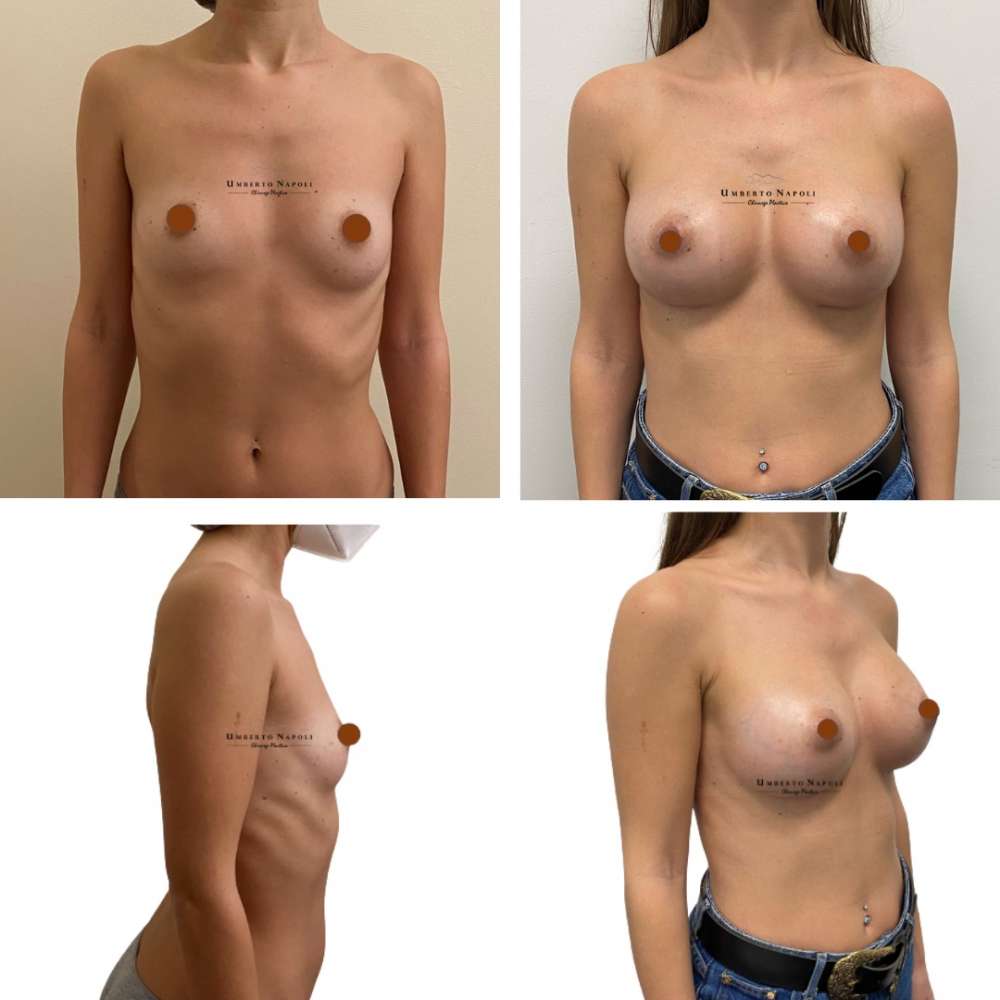
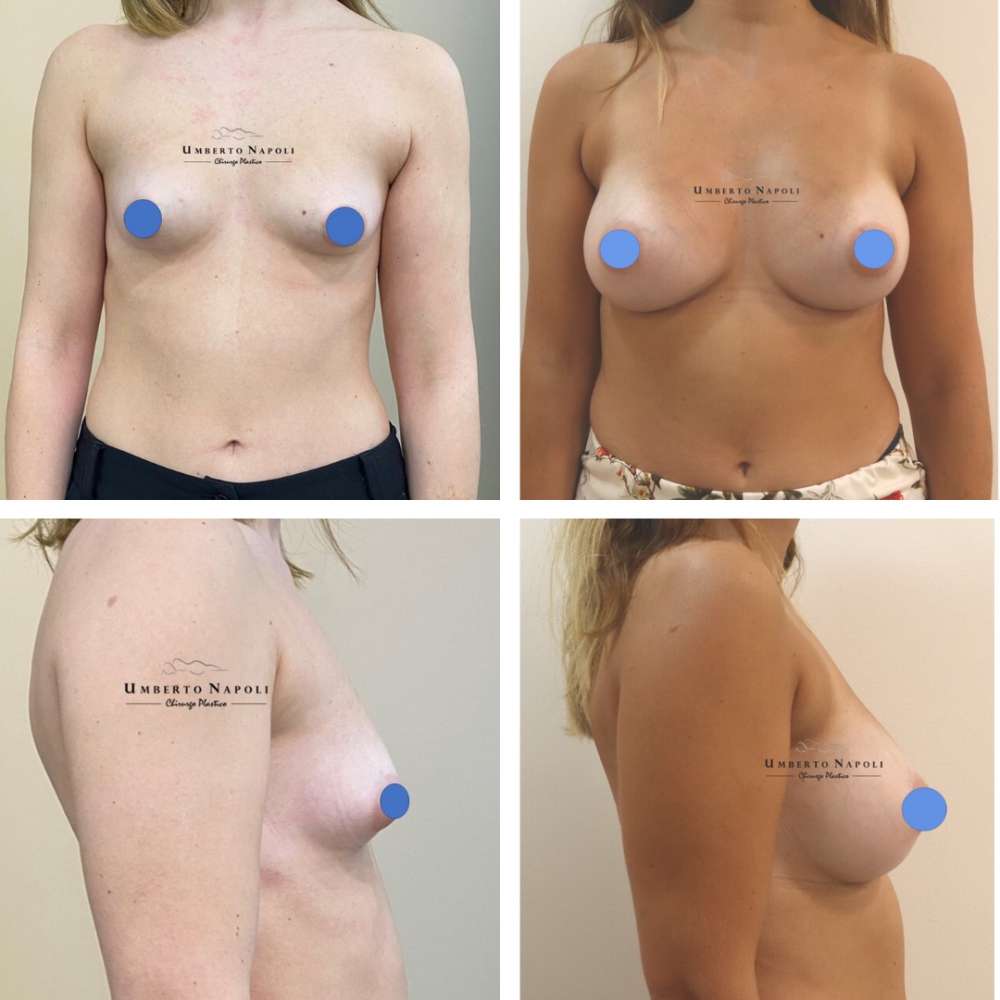
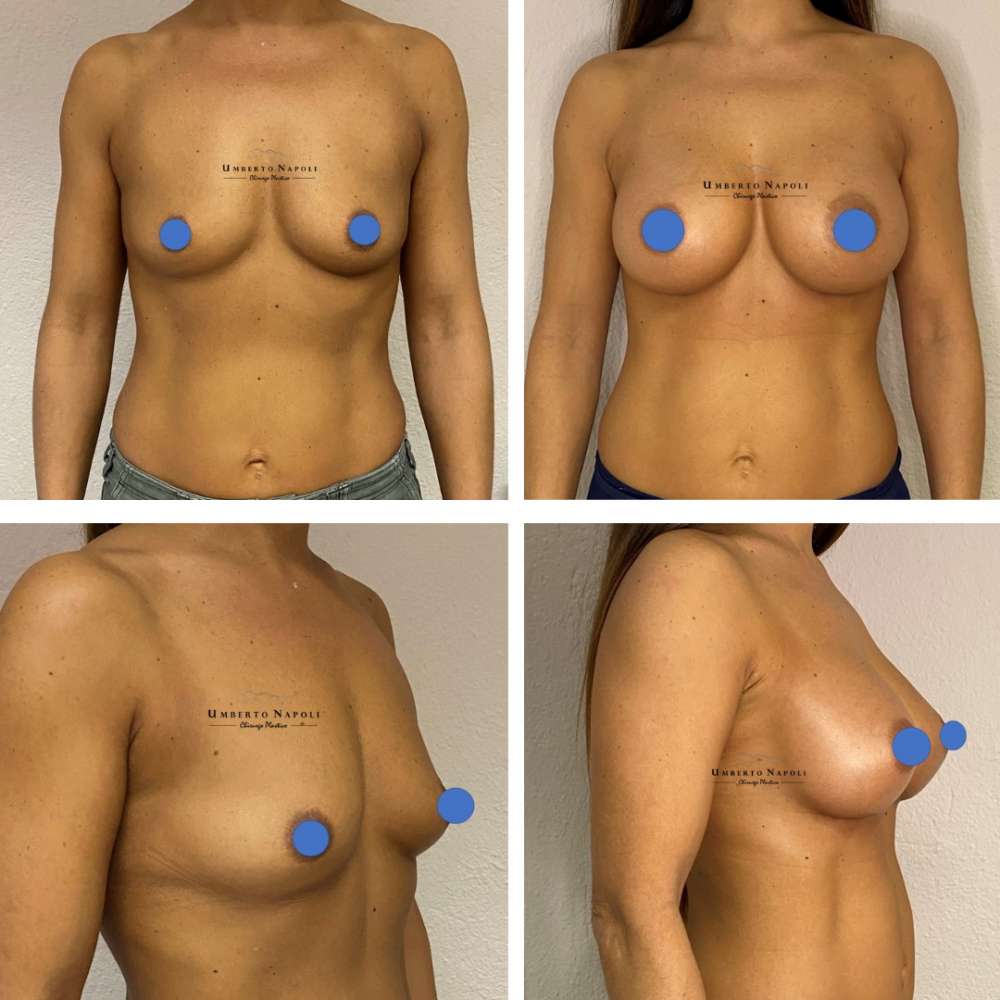
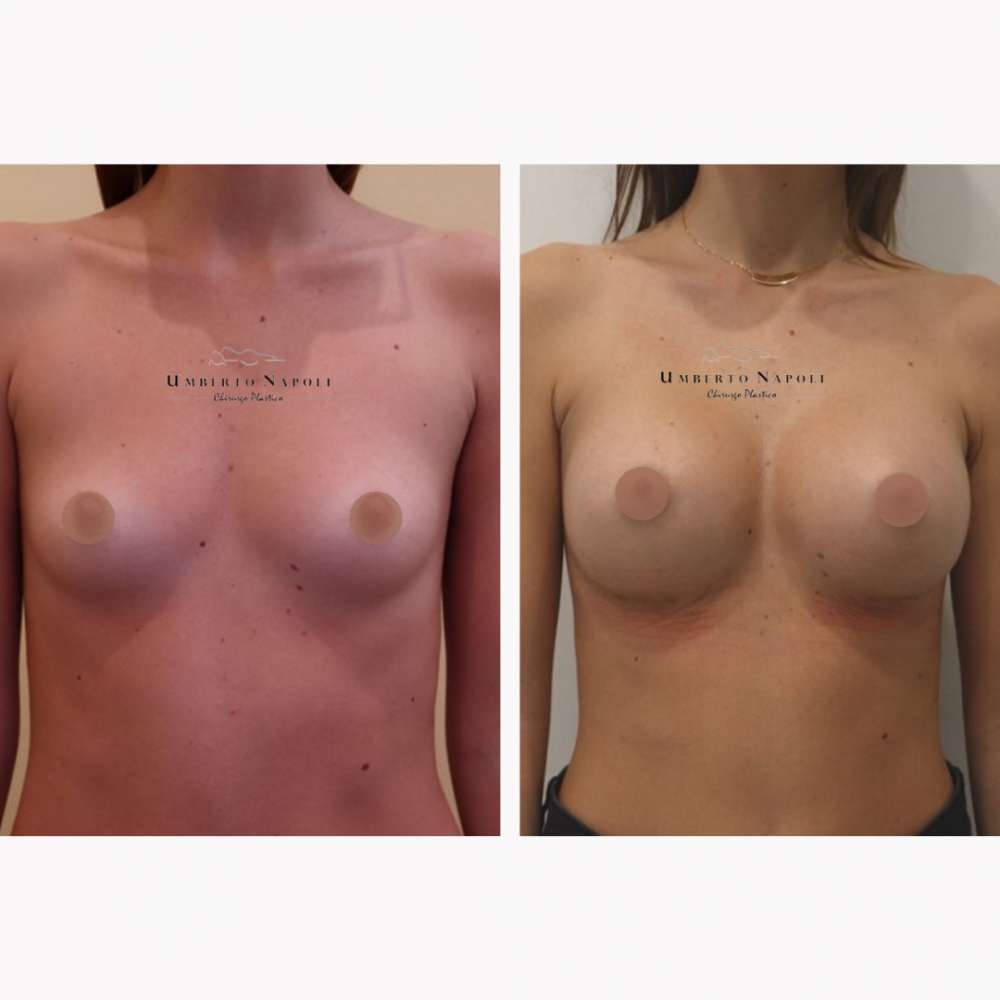
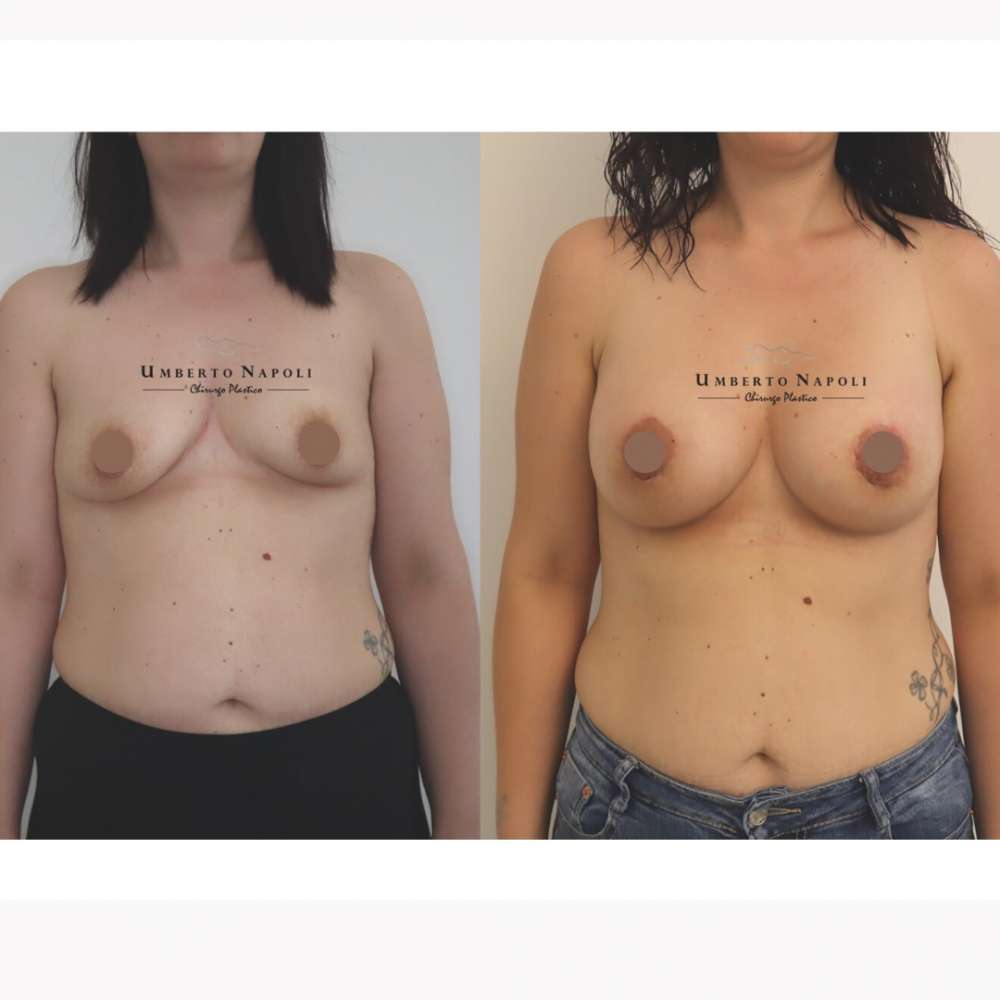
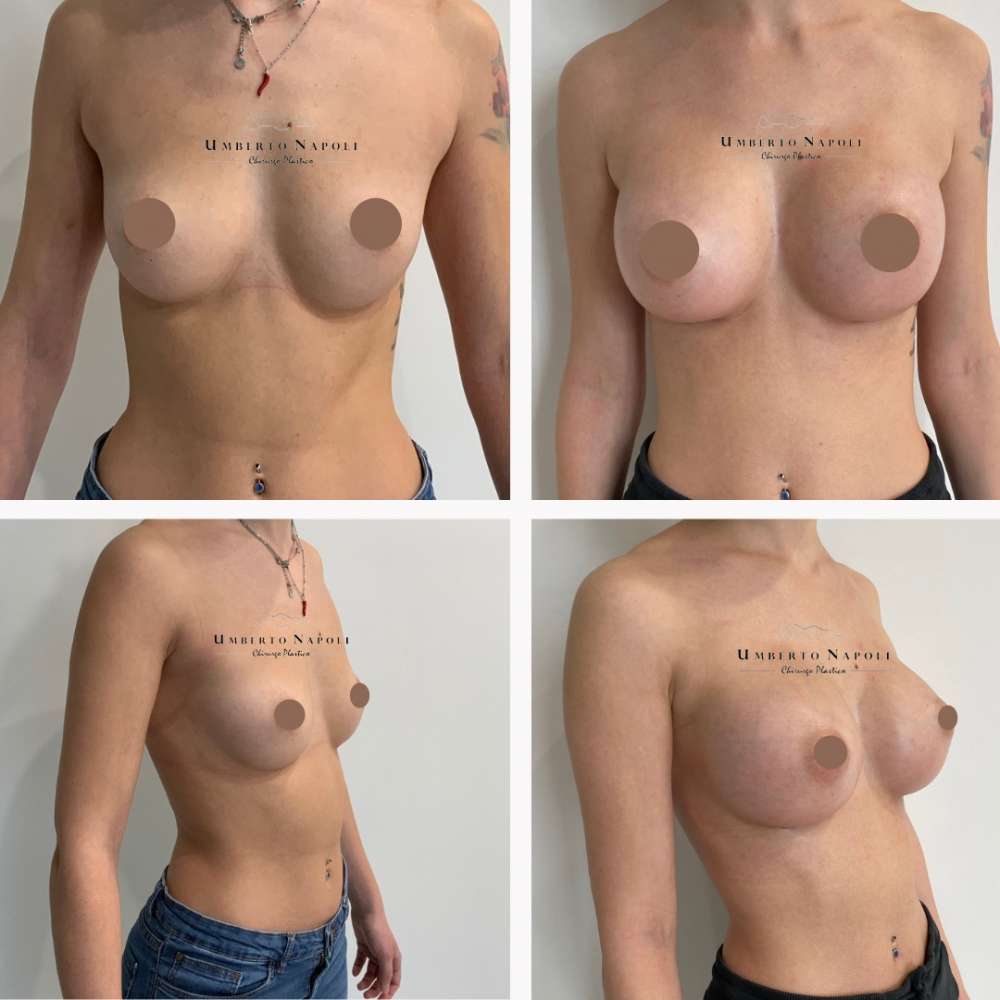
L’intervento di mastoplastica additiva è sicuramente l’intervento più conosciuto tra quelli di Chirurgia plastica. Si tratta di un intervento che consente di aumentare il volume mammario attraverso attraverso l’utilizzo di protesi.
Le pazienti che maggiormente richiedono questo trattamento chirurgico sono donne che presentano mammelle ipotrofiche, ossia mammelle che con la pubertà non hanno avuto un completo sviluppo e sono rimaste di piccole dimensioni. Sono però candidate ideali anche donne che presentino un seno tuberoso oppure che a seguito di gravidanze o di importanti dimagrimenti abbiano visto ridursi le dimensioni del loro seno. Un’altra tipologia di pazienti sono quelle che presentano un’asimmetria mammaria con un seno più piccolo rispetto a quello controlaterale.
Preparazione all’intervento
L’intervento non deve essere durante la gravidanza o l’allattamento. È preferibile non far coincidere la data dell’intervento con il ciclo mestruale. Prima dell’intervento vengono fornite alla paziente un elenco di esami necessari per una corretta valutazione medica unitamente a un’informativa che raccoglie tutte le precisazioni che la paziente deve conoscere per poter affrontare serenamente questo tipo di intervento.
Tra gli esami richiesti (esami ematici, elettrocardiogramma, radiografia del torace) vi è anche l’ecografia mammaria e, se la paziente ha superato i quarant’anni, anche la mammografia. Questi esami sono fondamentali per escludere eventuali formazioni tumorali.
Occorre segnalare eventuali terapie che potrebbero compromettere la riuscita corretta dell’intervento o determinare un rischio per la salute della paziente stessa. La paziente deve sempre segnalare l’assunzione di farmaci cortisonici, anti-ipertensivi, anticoagulanti, contraccettivi, cardioattivi, ipoglicemizzanti, tranquillanti, sonniferi, etc.) la paziente deve inoltre segnalare eventuali allergie. L’assunzione del contraccettivo orale è ancora dibattuta. Le linee guida consigliano di sospendere la terapia ormonale estroprogestinica (la comune pillola anticoncezionale) almeno un mese prima dell’intervento per ridurre il rischio di tromboembolia.
L’assunzione di farmaci come l’aspirina, contenenti l’acido acetilsalicilico, deve essere sospesa almeno due settimane prima dell’intervento e deve essere evitata anche l’assunzione di farmaci anticoagulanti. La gestione di questi farmaci deve essere sempre affidata al medico curante ma in tutti casi deve essere discussa con il chirurgo.
Prima dell’intervento, è sempre consigliabile un’igiene accurata del corpo, bisogna rimuovere lo smalto dalle unghie delle mani dei piedi ed eventuali piercing presenti.
E’ raccomandato un digiuno di almeno otto ore sia per i cibi solidi sia liquidi.
È consigliabile arrivare in clinica portando con se un reggiseno complessivo con la chiusura anteriore e le spalline regolabili secondo le indicazioni del chirurgo plastico.
Anestesia
Eseguo sempre l’intervento in anestesia generale, tuttavia sono descritti casi di interventi eseguiti in anestesia locale o in anestesia locale e sedazione.
Profilassi antibiotica e antitrombotica
La profilassi antibiotica viene eseguita sempre.
Di solito consiste nell’iniezione endovenosa dell’antibiotico prima che l’anestesia abbia inizio.
La terapia antibiotica prosegue con la somministrazione della terapia antibiotica per via orale a domicilio. La profilassi anti-trombotica di solito non è necessaria salvo casi selezionati.
Pianificazione dell’intervento
L’intervento si articola in 3 valutazioni ben definite, una volta eseguite queste 3 scelte, il nostro intervento si può già definire concluso.
La prima scelta riguarda la sede dell’incisione cutanea; sostanzialmente esistono 3 tipologie di incisione attraverso le quali possiamo inserire le nostre protesi:
- Incisione in sede ascellare
- Incisione in sede areolare
- Incisione dal solco mammario
La sede dell’incisione viene concordata prima dell’intervento e tiene in considerazione molteplici aspetti: innanzitutto la preferenza della paziente ma anche la conformazione anatomica del torace, le dimensioni del capezzolo, la grandezza della protesi e, non ultimo, la possibilità che la paziente voglia allattare in futuro.
La seconda scelta riguarda la sede di impianto della protesi che può essere sotto-ghiandolare o sotto-muscolare.
La scelta di inserire una protesi al di sotto della ghiandola dipende dalla dimensione della protesi, dallo spessore della ghiandola mammaria e del tessuto cutaneo sovrastante. È infatti necessario che i tessuti possano adeguatamente contenere la protesi che diversamente apparirebbe visibile soprattutto nella porzione laterale generando anche il fenomeno del rippling.
L’inserimento retromuscolare invece garantisce sempre una migliore e adeguata copertura dell’impianto protesico pur potendosi accompagnare a un maggior dolore post operatorio.
Sebbene spesso le pazienti abbiano già un’idea personale su come vorrebbero l’impianto mammario, è buona norma che questa fase di pianificazione venga scelta dal chirurgo perché è l’unico che può effettivamente valutare la possibilità di realizzare correttamente l’intervento.
Terza e ultima scelta riguarda la forma della protesi, il suo volume e la sua marca.
Quest’ultima scelta è quella che solitamente viene concessa alle pazienti che spesso entrano nello studio del chirurgo già informate. In questa fase è sempre necessario illustrare alla paziente tutti i pro e i contro sia delle protesi anatomiche sia di quelle rotonde; si discute della misura e si sceglie la marca e il modello più adeguato alla paziente stessa. Nella mia pratica utilizzo protesi delle principali aziende leader nel settore in quanto ognuna presenta delle caratteristiche che la differenziano dalle altre.
Gli aspetti principali nella scelta della protesi sono la dimensione e la forma: le dimensioni sono di norma definite dal medico in funzione della dimensione del torace. Sebbene spesso le pazienti richiedano delle protesi di grandi dimensioni occorre sempre rispettare alcune regole di equilibrio, scegliendo protesi adeguate alla costituzione della paziente. Lascio invece più agio alla paziente nella scelta tra la protesi rotonda e quella anatomica. Ogni protesi, a parità di altezza e di base, può avere diversi gradi di proiezione. La proiezione è data dal grado di sporgenza anteriore della protesi. Anche in questo caso, consiglio sempre una proiezione moderata o alta evitando le proiezioni extra che risultano eccessivamente vistose.
Protesi mammaria
Il tema della protesi al seno merita un approfondimento: generalmente le protesi al seno sono composte da un guscio semirigido in silicone, all’interno del quale è contenuto un gel di silicone.
Questa almeno è la struttura delle protesi che maggiormente vengono utilizzate.
Occorre fare subito due precisazioni: la prima è che non vi è una correlazione tra la presenza della protesi mammaria e la formazione di tumori mammari. Le protesi sono ad oggi molto sicure. Non è stata evidenziata inoltre alcuna correlazione tra l’impianto delle protesi e malattie autoimmunitarie. La seconda precisazione è che la presenza delle protesi non compromette lo studio ecografico e mammografico della mammella.
Sempre più spesso le pazienti chiedono se una protesi, una volta impiantata, duri per sempre. Bisogna tenere presente che le protesi sono considerate dei dispositivi medicali e come qualsiasi altro oggetto vanno incontro ad usura quindi, nel tempo, perdono le loro caratteristiche di elasticità e morbidezza. Le principali aziende produttrici, pur garantendo l’integrità strutturale dei loro dispositivi, non assicurano la durata illimitata.
Per questo motivo, consiglio a tutte le pazienti di valutare la sostituzione dell’impianto protesico dopo un periodo di 15 anni circa.
Durata dell’intervento
L’intervento di mastoplastica additiva dura in media 1 ora.
Decorso post operatorio
Nell’immediato post operatorio viene posizionato un reggiseno compressivo; questo reggiseno è stato provato e deve calzare adeguatamente garantendo l’immobilizzazione delle protesi appena impiantate. Soprattutto nei primi due giorni la paziente lamenta un dolore moderato soprattutto se l’impianto è in sede sotto-muscolare, mentre la percezione del dolore e più sfumata se l’impianto è in sede sotto-ghiandolare. Qualora siano stati posizionati dei drenaggi in aspirazione questi vengono rimossi dopo 12-48 ore.
Viene sempre data una copertura antibiotica che solitamente viene mantenuta per cinque giorni dopo l’intervento chirurgico. Per i primi 3-4 giorni viene consigliato riposo assoluto e viene richiesta la completa astensione dal fumo di sigaretta per almeno due settimane. I punti vengono mantenuti per circa 10 giorni dopodiché, alla loro rimozione, sarà possibile anche procedere con la doccia. Il ritorno ad un’attività normale è consigliato dopo circa due settimane. Anche l’attività sessuale potrà essere ripresa dopo questo periodo, con cautela.
L’attività sportiva deve essere evitata per almeno un mese. Per la stessa durata del tempo bisogna evitare di dormire in posizione prona cioè “a pancia in giù”.
ComplicaNZE
Come tutti gli interventi chirurgici, anche la mastoplastica additiva può presentare delle complicanze. Vi possono essere delle complicazioni aspecifiche ossia comuni a qualsiasi intervento chirurgico e specifiche ossia proprie della mastoplastica additiva.
Complicanze aspecifiche
- Sanguinamento: un modesto sanguinamento si può verificare nelle prime quarantott’ore e generalmente non determina alcun problema. La sua risoluzione è spontanea.
- Emorragia: quando il sanguinamento è molto abbondante si parla di emorragia, in questi casi spesso è necessario reintervenire.
- Ematoma: a seguito di un sanguinamento prolungato il sangue può raccogliersi e costituire un ematoma; anche questa complicanza, come le altre, tende a comparire nelle prime 24-48 ore dopo l’intervento chirurgico. Il seno progressivamente aumenta di volume e il dolore tende ad aumentare. Spesso il problema è monolaterale e questo deve essere immediatamente segnalato al medico chirurgo che procede all’aspirazione e/o al drenaggio del sangue. Qualora tutte queste procedure non fossero sufficienti, si rende necessario un intervento chirurgico per la revisione della tasca e il nuovo inserimento della protesi.
- Sieroma: è un’eventualità piuttosto rara che consiste in una raccolta di un liquidò chiaro chiamato siero che si dispone intorno alla protesi. Di solito il suo riassorbimento è spontaneo, tuttavia, quando abbiamo delle raccolte importanti si può procedere a drenaggio o, nei casi più gravi, a evacuazione chirurgica.
- Infezioni: le infezioni rappresentano un’eventualità piuttosto rara. Di solito la somministrazione di antibiotici prima dell’intervento è la copertura antibiotica successiva ad esso consente di evitare questo rischio tuttavia in qualche caso possono comparire delle infezioni difficilmente controllabili degli antibiotici e queste possono rendere necessaria la rimozione delle protesi stesse.
- Necrosi cutanea o necrosi del complesso areola capezzolo: sono molto rare, tuttavia quando si verificano possono essere trattate con delle semplici medicazioni, in modo conservativo. Estremamente raro è l’intervento chirurgico per la revisione.
- Deiscenza della ferita: eventualità estremamente rara che può risultare pericolosa solo qualora si abbia l’esposizione della protesi.
Complicanze specifiche
Nell’ambito delle complicanze specifiche possiamo riconoscere tutte quelle complicanze che sono strettamente correlate all’intervento che viene eseguito. Tra queste vi sono la contrattura capsulare,
la rottura della protesi, la dislocazione o rotazione della protesi, l’esposizione della protesi.
- Contrattura capsulare: ogni volta che una protesi viene inserita all’interno del nostro organismo determina la formazione di una capsula periprotesica. Questa capsula ha il compito di avvolgere completamente la protesi e di isolarla. Si tratta di un meccanismo di difesa naturale del nostro organismo che tende a isolare tutti i corpi estranei. Le protesi sono composte da un involucro di silicone che è perfettamente biocompatibile e la capsula che si forma è generalmente sottile. Tuttavia, occasionalmente può verificarsi una contrattura di questa capsula che può generare alcune problematiche. Esistono 4 gradi di contrattura capsulare, secondo la classificazione di Baker:
- Grado 1: il primo grado è considerato una contrattura fisiologica cioè normale che si verifica in tutti gli individui e non genera dolore né deformità della protesi.
- Grado 2: il secondo grado si manifesta con una maggiore rigidità della capsula periprotesica. Anche in questo caso non vi è una sintomatologia algica riferita.
- Grado 3 e 4: il dolore si fa più marcato, la protesi risulta ben palpabile è piuttosto dura inoltre si assiste ad un dislocamento della protesi per cui anche il seno non appare più armonico e compaiono le prime asimmetrie.
La terapia farmacologica rappresenta il primo passo da compiere nella prevenzione e nella cura della contrattura capsulare. In particolar modo il farmaco maggiormente utile in questi casi si chiama Accoleit da 20 mg; si consigliano 2 compresse al giorno per 4 mesi. Si tratta di un antinfiammatorio che è in grado sia di prevenire la formazione della contrattura capsulare che di ridurre la contrattura capsulare già presente. Questo è valido solamente per il grado 1/2 di Baker.
Le contratture di grado 3/4 richiedono invece il trattamento chirurgico. Solitamente si consiglia la capsulotomia, cioè l’asportazione della capsula che è andata incontro a contrazione e la revisione della tasca chirurgica con sostituzione della protesi. Occasionalmente è possibile associare anche l’intervento di lipofilling (innesto di tessuto adiposo) che migliora il trofismo tissutale. - Rottura delle protesi: si tratta di un riscontro occasionale, in quanto generalmente la rottura è asintomatica. La paziente riscontra la rottura delle protesi nel corso di esami eseguiti per il controllo clinico del seno. Spesso le cause di rottura sono da ricercarsi in forti traumi locali ma occasionalmente la rottura può essere spontanea ossia non indotta da alcun trauma riconoscibile. Qualora venga riscontrata una condizione di rottura protesica è sempre consigliabile la sostituzione delle protesi.
- Dislocazione delle protesi: La dislocazione delle protesi consiste in uno spostamento della protesi rispetto alla posizione iniziale. È una complicanza che può verificarsi precocemente e può generare delle asimmetrie. Generalmente si tratta di asimmetrie di lieve entità tuttavia, qualora il risultato estetico forse compromesso, può essere necessario un intervento correttivo.
- Rotazione delle protesi: è un’eventualità che può generare problemi solamente qualora si sia scelta una protesi anatomica. La rotazione in questi casi genera un risultato antiestetico tale da richiedere un trattamento chirurgico correttivo.
- Esposizione delle protesi: è un’eventualità rara ma, quando si verifica, spesso richiede la rimozione delle protesi e un successivo impianto dopo un periodo di almeno sei mesi.
- Alterata sensibilità della pelle: si tratta di un’eventualità comune, spesso dura da alcune settimane ad alcuni mesi. Il ritorno ad una sensibilità normale avviene di solito spontaneamente. È piuttosto raro che si verifichi un’alterazione permanente della sensibilità.
Risultati Finali
L’intervento dimastoplastica additiva è uno di quegli interventi che regala grandi soddisfazioni alle pazienti. È sempre bene però considerare che, perché il risultato sia stabile, è necessario un periodo di almeno sei mesi durante i quali bisogna attenersi scrupolosamente alle indicazioni del chirurgo.